Le site du poignet
Les nouvelles technologies
. Champagne-Ardenne .
L’arthroscopie du poignet
1 – Historique
Les premiers cas d’arthroscopie du poignet ont été rapportés Chen (1) en 1979, même si Watanabe avait déjà effectué une arthroscopie de poignet en 1972 à titre « expérimental ». Par la suite on retrouve deux autres publications, l’une de Viegas (2) en 1985 et l’autre de Roth (3) en 1986. C’est Whipple (4) qui, la même année, pose les bases techniques de l’arthroscopie du poignet. D’autres auteurs suivront rapidement ;citons les plus célèbres : Knopp (5) en Allemagne en 1988, Palmer (6) et sa classification des lésions du TFCC en 1989, Osterman (7) et Cooney en 1990 (8). Bleton (9) et Dautel (10) ont été les premiers auteurs Français à publier sur le sujet en 1993. Mais c’est véritablement au début des années 2000 que l’arthroscopie du poignet s’est développée en France avec la publication d’articles soulignant les possibilités thérapeutiques de l’arthroscopie du poignet [Fontes (11, 12, 13), Mathoulin (14), Cognet (15)].
L’année 2005 a vu la création du GEAP (Groupe Européen pour l’Arthroscopie du Poignet : http://www.geap.org) sous l’impulsion de Christophe Mathoulin et Didier Fontes, qui rassemble des chirurgiens venant d’horizons divers mais tous intéressés par la chirurgie du poignet et l’arthroscopie. Dès la fin de l’année 2005, des cours pratiques ont été organisés à l’IRCAD (Strasbourg) et une coopération avec la SFA (Société Française d’Arthroscopie) a pu être mise en place début 2006.
2 – Installation
La réalisation d’une arthroscopie de poignet nécessite la mise en traction du membre supérieur, le coude étant fléchi à 90°. Plusieurs systèmes de traction existent. Les plus utilisés sont les tours de traction dont les modèles les plus connus sont la tour de traction de Geissler ou de Whipple. Ces modèles sont autoclavables et permettent par un système dynamométrique d’exercer une traction allant jusqu’à 8 kg. L’inconvénient reste le coût encore élevé actuellement. L’opérateur peut également utiliser une tour de traction type « épaule » qui se résume à un portique, non stérile, avec un système de contrepoids. Ce système est non stérile et peut être utilisé plusieurs fois de suite. Les autres systèmes (traction sur table orthopédique, fixateur externe hybride, traction de bout de table) sont à éviter en pratique courante, car ils compliquent la réalisation du geste arthroscopique.
Quel est le matériel nécessaire à la réalisation d’une arthroscopie de poignet ?
- colonne d’arthroscopie : celle-ci est comparable aux colonnes utilisées pour les arthroscopies des autres articulations. Elle comprend :
- un écran classique ou plat, tactile dans certaines configurations permettant la commande de plusieurs appareils.
- Une caméra qui doit être dotée d’une fonction « zoom » en raison de la petite taille des optiques utilisés.
- Une source lumineuse avec des câbles de lumière froide adaptés à l’optique (un câble inadapté provoque une usure prématurée de l’optique)
- Une arthropompe dont l’usage n’est pas systématique mais dépend plutôt de l’habitude des opérateurs.
- Un système dédié (magnétoscope numérique ou disque dur) permettant l’enregistrement des images surtout en cas de discordance avec une imagerie négative.
- Optique : ceux-ci sont de petit diamètre, de 1,9 à 2,7 mm. Les optiques utilisées en pratique courante sont ceux de 2,7 mm. Ils permettent une exploration des articulations radio et médio-carpiennes. Ces optiques sont extrêmement fragiles et peuvent être abîmés pendant l’arthroscopie (torsion de l’axe par des manœuvres en force, contact avec le rongeur ou la fraise) mais également lors du transport ou de la stérilisation. En dehors du temps opératoire, l’opérateur doit s’assurer de leur protection par un système adapté.
- Shaver : un des instruments essentiels à la réalisation d’une arthroscopie de poignet. Deux types d’embouts peuvent être montés sur un shaver : des rongeurs, destinés à la résection des tissus mous, et des fraises pour les gestes de résection osseuse.
- Instruments
- Crochet palpeur : outil essentiel à tout arthroscopiste ; permet de tester les instabilités dynamiques ainsi que toutes les structures intra articulaires du poignet
- ciseaux arthroscopiques
- pinces préhensives
.jpg)
.jpg)
3 – Voies d’abord arthroscopiques
Sont définies par leur position par rapport aux tendons extenseurs. Leur repérage s’effectue par la palpation des structures osseuses.
La voie 3-4 est la voie d’introduction de l’arthroscope ;elle est en situation distale dans l’axe du tubercule de Lister à un centimètre de celui-ci. Elle est perceptible sous la forme d’une dépression plus communément appelée « soft point »
La voie 4-5 est en situation ulnaire par rapport à l’Extensor Digitorum Communis (EDC) et se repère en palpant la dépression située sous la tête de l’ulna. Elle est en situation proximale (environ 2 mm) par rapport à la voie 3-4 en raison de l’inclinaison de la pente radiale.
La voie 6-R qui est une alternative à la voie 4-5 tire son nom de sa position (radiale) par rapport à l’Extensor Carpi Ulnaris (ECU). Cette voie présente un risque d’atteinte du TFCC lors de l’introduction des instruments [Fontes (16)].
La voie 6-U est en situation ulnaire par rapport à l’ECU. Cette voie passant à proximité des branches sensitives du nerf ulnaire peut générer des dysesthésies [Ehlinger et al (17), Tindall et al (18)]. Elle est essentiellement utilisée dans les réparations du TFCC.
La voie 1-2, située entre le premier et le deuxième compartiment est utilisée essentiellement pour l’accès à la styloide radiale. Les risques inhérents à cette voie sont l’atteinte de la branche sensitive du nerf radial ou de l’artère radiale [De Smeth (19)]
Voies d’abord médio-carpiennes
Plus difficiles à repérer, ces voies d’abord sont essentielles à l’exploration de l’articulation du poignet. Elles se situent de part et d’autre de l’EDC, en situation radiale [MCR (Mid Carpal Radial)] et ulnaire [MCU (Mid carpal Ulnar)], un centimètre plus distales que la voie 3-4.
Voies d’abord antérieures
Ces voies ont été décrites pour la première fois en 1994 par Jantea (20). Par la suite, Slutsky (21, 22, 23, 24) et d’autres auteurs [Abe et al (25), Chen et al (26)] ont décrit de façon très précise ces voies d’abord antérieures et montré leur intérêt.
Ces voies d’abord sont au nombre de deux et permettent essentiellement l’exploration de l’articulation radio-carpienne.
La voie VR (Volar Radial) necessite un abord longitudinal de 1cm en regard du Flexor Carpi Radialis (FCR). Ce dernier est ensuite récliné en ulnaire, et le trocard pénètre dans l’articulation passant entre FCR et artère radiale.
La voie VU (Volar Ulnar) passe en situation ulnaire par rapport au Palmaris Longus (PL).
Il faut noter que ces voies d’abord ne sont pas utilisées en pratique courante mais comme voies accessoires des voies postérieures et par des opérateurs expérimentés.
Voies d’abord arthroscopiques postérieure (à gauche) et antérieure (à droite)
4 – L’arthroscopie du poignet comme outil diagnostique
La radiographie est un mauvais examen de dépistage des lésions ligamentaires [Adolfsson et Povlsen(27),]. Le scanner ou l’IRM sans injection de produit de contraste ont également une faible sensibilité face à l’arthroscopie [Morley et al (28), Schadel-Hopfner et al (29), Kato et al (30),Johnstone et al (31)]. L’arthroscanner et l’arthro-IRM ont permis, dans la pratique quotidienne, d’améliorer le dépistage des lésions ligamentaires et cartilagineuses du poignet. Toutefois, il n’existe aucune série comparant arthroscanner, arthro-IRM et arthroscopie. Il faut insister sur l’injection des 3 compartiments (radio ulnaire, radio carpien et médio carpien) qui doit être systématiquement réalisée par le radiologue (fig. 10 et 11). De fait, le champ de l’arthroscopie à visée diagnostique s’est considérablement réduit, à l’instar de ce qui s’est produit pour les autres articulations (genou, épaule). Cependant l’arthroscanner et l’arthro-IRM produisent un certain nombre de faux négatifs difficiles à chiffrer en raison de l’absence d’étude à ce sujet. La clinique doit primer dans le choix du traitement et une douleur focalisée du poignet persistante doit faire réaliser une arthroscopie, même en présence d’une imagerie normale. D’autre part, l’arthroscopie reste indispensable pour l’évaluation lésionnelle des instabilités dynamiques [Geissler et Haley (32), Dautel (10)]
5 – Arthroscopie thérapeutique
Initialement utilisée à titre diagnostic, l’arthroscopie du poignet a peu à peu acquis ses lettres de noblesse en tant qu’outil thérapeutique. La visualisation en totalité des articulations radio mais aussi médio carpiennes ont amené à une meilleure connaissance et une meilleure compréhension de l’articulation du poignet. Le chirurgien est capable de différencier une lésion fraîche d’une lésion dégénérative ou ancienne. Il est également en mesure, en mobilisant les structures anatomiques de déceler les instabilités dynamiques, les conflits mécaniques, mais également d’apprécier la qualité et la trophicité des tissus, ce qu’aucun examen d’imagerie n’est en mesure de réaliser. L’arthroscopie permet non seulement de mettre à jour des lésions difficilement identifiables, mais également de les traiter.
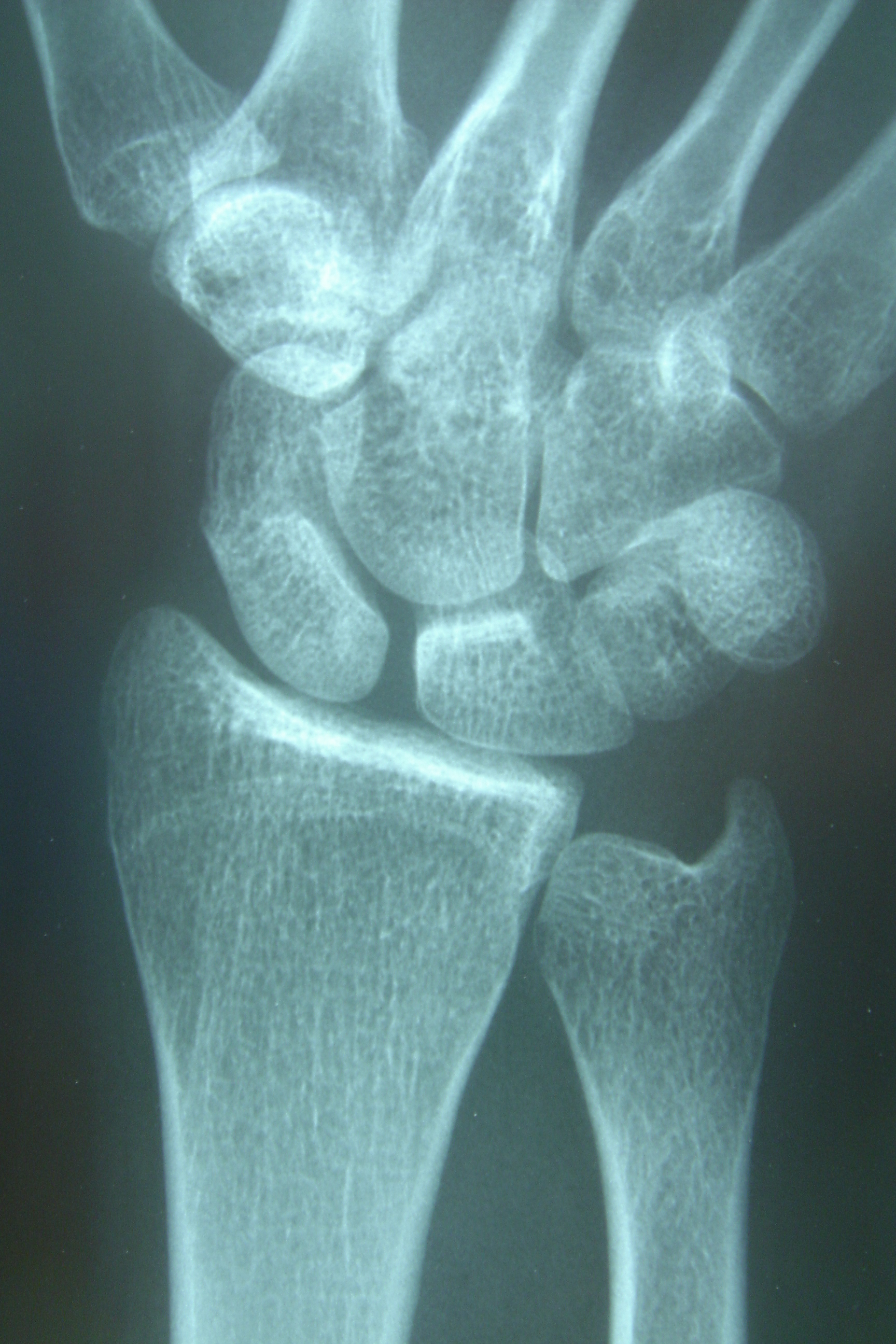
Fractures articulaires du radius distal
L’intérêt du contrôle arthroscopique dans le traitement des fractures articulaires du radius distal n’est plus à démontrer, tant en ce qui concerne la qualité de la réduction que dans le diagnostic et le traitement des lésions ligamentaires associées [Geissler et al (33, 34), Mehta et al (35), Freeland et Geissler (36), Ruch et al (37), Mathoulin et al (14), Cognet et al (15)].
Le type d’ostéosynthèse est indépendant du contrôle arthroscopique et dépend des habitudes de l’opérateur. En cas de synthèse par plaque, celle-ci est mise en place et fixée par une ou plusieurs vis en zone métaphysaire. La zone épiphysaire, péri articulaire, ne doit pas être synthésée avant le contrôle arthroscopique. Si une synthèse par broche a été choisie, une réduction première associée à un brochage extra ou intra focal est réalisée sous contrôle fluoroscopique. Le membre est ensuite mis en traction pour l’exploration arthroscopique.
L’intervention débute par le nettoyage de l’articulation à l’aide du shaver avec l’évacuation de l’hématome fracturaire et des fragments cartilagineux libres. Le bilan lésionnel est alors réalisé. Le ligament scapho-lunaire, le ligament luno-triquétral et le TFCC doivent être visualisés et testés à l’aide du crochet palpeur. Le foyer de fracture est repéré et sa gravité appréciée. L’objectif de l’opérateur est d’obtenir une réduction anatomique du foyer de fracture, laissant dans tous les cas une marche d’escalier inférieure à 1 mm. L’extrémité du crochet mesurant 1 mm permet d’avoir en per-opératoire une idée précise de la qualité de la réduction. Plusieurs cas de figure peuvent se présenter. La fracture, du fait de la mise en traction peut être réduite et ne nécessiter aucun autre geste de réduction arthroscopique (fig. 12). Il peut exister une fracture séparation sans différence de niveau (fig. 13). Un davier pointu positionné un mors sur le radius, l’autre sur l’ulna permet d’obtenir la fermeture du foyer de fracture. En cas de marche d’escalier ou d’enfoncement intra-articulaire (fig. 14), la réduction peut être obtenue à l’aide du crochet ou d’une spatule permettant d’abaisser ou de remonter un fragment libre. Une broche peut être utilisée comme un « joystick » pour mobiliser le fragment à réduire. Il est également possible de réaliser une corticotomie postérieure pour glisser un chasse greffon ou une spatule afin de réduire l’enfoncement articulaire.
L’exploration de l’articulation médio-carpienne complète le bilan lésionnel et apprécie souvent mieux les espaces scapho-lunaire et luno-triquétral. En cas de lésion ligamentaire fraîche, un brochage comportant au moins 2 broches permet d’obtenir la cicatrisation du ligament rompu.
.jpg)
.jpg)
Fractures du scaphoïde
Des séries publiées récemment [Schädel-Hopfner et al (38), Wong et al (39)] rapportent un taux d’atteinte des ligaments intrinsèques associées aux fractures du scaphoïde carpien de l’ordre de 30%, soit autant que dans les fractures articulaires du radius distal. Le diagnostic clinique d’une lésion ligamentaire associée à une fracture du scaphoïde est impossible et la réalisation d’un scanner ou d’une IRM avec injection de produit de contraste n’est pas habituel dans le bilan d’une fracture du scaphoïde
En plus du bilan lésionnel, le contrôle arthroscopique permet de vérifier la qualité de la réduction en cas de synthèse percutanée. La réduction sous contrôle arthroscopique est par contre plus difficile à réaliser en raison de la position du poignet lors de la synthèse. En cas de vissage proximal, le poignet est en flexion et si le vissage débute au pôle distal, le poignet est incliné en extension.
Certains auteurs ont décrit le traitement des pseudarthroses du scaphoïde sous arthroscopies [Slade et al (40)]. La greffe osseuse est réalisée à l’aide d’une tréphine, sous la forme de carottes osseuse.
Réparation des lésions récentes du ligament scapho-lunaire
Les lésions récentes du ligament scapho-lunaire (inférieure à 3 mois), sont accessibles à un traitement arthroscopique [Hirsh et al (41), Darlis et al (42, 43), Park et al (44)]. L’évaluation de l’atteinte est basée sur la classification de Geissler en 4 stades (32). Dans un premier temps, l’opérateur doit tester, à l’aide du crochet palpeur la stabilité des os du carpe. Dans les stades I, un shrinkage ou un avivement au shaver de la zone cicatricielle suivi d’une immobilisation de 6 semaines permet habituellement d’obtenir la cicatrisation. Dans les stades II et III (fig. 15), le shrinkage et le shaving peuvent être plus agressifs allant jusqu’à l’abrasion du cartilage sur un des deux os. Un brochage scapho-lunaire est réalisé et laissé en place pour une durée de 6 à 8 semaines, associé à une immobilisation par manchette. Il paraît logique d’associer un brochage scapho-capitatum. La mobilisation des doigts entraîne une poussée du capitatum en direction de la première rangée des os du carpe. Si le capitatum n’est pas immobilisé, il viendra buter sur l’espace scapho-lunaire en risquant de compromettre la cicatrisation du ligament scapho-lunaire. Une fois le brochage réalisé, la palpation du semi-lunaire à l’aide du crochet permet de vérifier l’absence d’instabilité. Dans les stades IV, le traitement arthroscopique seul donne de mauvais résultats et l’opérateur s’orientera vers une chirurgie à ciel ouvert.
Perforation du TFCC
Le TFCC ou ligament triangulaire peut présenter des atteintes aigues ou chroniques, survenant en zone centrale ou périphérique. L’évaluation de ces lésions se fait au travers de la classification de Palmer (6). Il faut en retenir que seules les lésions survenant en zone vascularisée sont accessible à une réparation (fig. 16)). Les lésions survenant en zone centrale doivent être régularisées car il s’agit d’une zone avasculaire sans possibilité de cicatrisation [Fontes (12), Gupta et al (45), Nakamura et Yabe (46)]
Les techniques pour réparer une perforation du TFCC sont variées. Certaines sont inspirées des techniques de suture méniscale [Haugstvedt et Husby (47), Ruch et Ritter (48)], d’autres utilisent un ancillaire spécifique [Fontes (16), Geisller et Short (49)]
La régularisation des perforations en zone centrale nécessite des instruments spécifiques (ciseaux arthroscopique, rongeurs motorisés, thermo coagulation, etc. (fig. 17)
Wafer procedure
Terme anglo-saxon qui correspond à la résection arthroscopique de la partie distale de l’ulna. Cette résection est effectuée en cas de conflit ulno-carpien. Le TFCC présente habituellement des légions dégénératives avec une perforation centrale large laissant apparaître la partie distale de l’ulna. Les premiers cas de wafer procedure sous arthroscopie ont été rapportés par Minami et al (50) en 1996. Il avait remarqué, comme Chidgey avant lui (51) que le débridement isolé du TFCC, en cas de variance ulnaire positive associé à des lésions dégénératives de l’ulna, n’était pas efficace. Le premier temps opératoire est la résection du reliquat du TFCC qui permet une meilleure exposition de l’ulna. Cette résection est réalisée à l’aide de ciseaux arthroscopiques ou d’un shaver. Une fraise d’un diamètre de 2,9 mm est ensuite introduite par la voie 4-5 ou ¬6-R pour creuser l’ulna sur une hauteur de 2 mm [Tomaino (52, 53)]. Il faut prendre garde à ne pas abîmer l’articulation radio ulnaire distale au cours de la résection. En fin d’intervention on vérifie que la résection est suffisante en effectuant des mouvements de prono-supination (fig. 18) [Nagle et Bernstein (54)].
En cas de doute (en phase d’apprentissage), un contrôle fluoroscopique dynamique per-opératoire permet de s’assurer que le niveau de résection est suffisant.
.jpg)
.jpg)
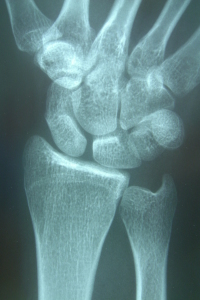
Styloidectomie radiale
Les indications de styloidectomie reposent sur des conflits radio-scaphoidiens (fig. 19) conséquences de ruptures du ligament scapho-lunaire ou de pseudarthrose vieillies du scaphoïde [Stanley (55), Watson et Ballet (56)]. Plus rarement, il peut s’agir de pseudarthrose de la styloïde radiale. L’optique est introduit par la voie 3-4 et une voie 1-2 permettra d’introduire les instruments nécessaires à la styloidectomie.. La résection commence par un shaving de la capsule articulaire et de la synovite souvent présente dans les conflits radio-scaphoidiens. Une fois les limites de la zone de résection établies, une fraise d’un diamètre de 2,9 mm est introduite par la voie 1-2. La résection débute depuis les bords vers le centre et ne doit pas dépasser 3 à 4 mm de haut pour éviter de déstabiliser le poignet [Nakamura et al (57)]. Le niveau de résection peut être apprécié à l’aide du crochet palpeur, celui-ci mesurant 1 mm dans sa partie coudée. Un contrôle fluoroscopique peut également être fait en fin d’intervention pour s’assurer que la résection a été suffisante et précéder la radiographie de contrôle post-opératoire.
.jpg)
Résection d’un kyste arthro-synovial
Les premiers cas de résection arthroscopique ont été rapportés par Osterman et Raphael (58)
Les kystes peuvent être localisés soit sur la face dorsale du poignet, et souvent en regard du ligament scapho-lunaire [Mathoulin et al (59, 60)] soit en regard de la gouttière du pouls. Le but du traitement arthroscopique est de réséquer le collet kystique ainsi que la zone adjacente de capsule articulaire susceptible de contenir des kystes « en devenir » [Luchetti et al (61)]. Cette résection s’effectue généralement à l’aide de rongeurs motorisés. Il faut faire attention à ne pas léser les tendons au cours de la résection capsulaire et cette intervention, simple dans son principe demande une bonne connaissance des structures anatomiques et une pratique arthroscopique régulière [Ho et al (62), Ahwood et Bain (63), Rizzo et Berger (64)]. Lors de la résection capsulaire, il n’est pas rare de voir le liquide kystique passer dans l’articulation témoignant alors de la résection du collet..
Autres gestes
Il est difficile de résumer en quelques lignes les nombreuses possibilités thérapeutiques offertes par l’arthroscopie de poignet, et des ouvrages y sont d’ailleurs consacrés. Citons encore la possibilité de réaliser sous arthroscopie des arthrodèses intra carpiennes, des résections partielles ou complètes de la première rangée des os du carpe, associées ou non à la pose d’implants (spacers en pyrocarbone), des résections partielles du dôme de l’hamatum. Enfin, dans le prolongement de l’articulation du poignet, la colonne du pouce bénéficiera dans les prochaines années de l’expérience acquise dans le poignet ;des gestes arthroscopiques sur la trapézo-métacarpienne et la scapho-trapézienne déjà réalisés actuellement par quelques opérateurs seront effectuées en pratique courante. Enfin, l’apparition de nouveaux instruments dédiés à l’arthroscopie du poignet étendra le champ des possibilités thérapeutiques.
6 – Conclusion
L’arthroscopie du poignet est devenu un outil indispensable pour le chirurgien s’intéressant à la main ou au poignet. Technique rigoureuse, demandant une pratique régulière, elle est également faiblement iatrogène et ne nécessite qu’une courte hospitalisation. Encore confidentielle ces dernières années en France, l’arthroscopie de poignet va certainement suivre le même développement que l’arthroscopie du genou ou de l’épaule. La création d’un groupe d’étude [ GEAP (Groupe Européen Pour l’Arthroscopie)] et la mise en place de cours pratiques au sein de la Société Française d’Arthroscopie (cours de l’IRCAD) vont y concourir.
références bibliographiques
1 – Chen YC. Arthroscopy of the wrist and finger joints. Orthop Clin North AM, 1979, 10(3), 723-33
2 – Viegas SF. Intraarticular ganglion of the dorsal interosseous scapholunate ligament : a case for arthroscopy. Arthroscopy, 1986, 2(4), 93-5
3 – Roth JH, Haddad RG. Radiocarpal arthroscopy and arthrography in the diagnosis of ulnar wrist pain. Arthroscopy, 2(4), 44-52
4 – Whipple TL, Marotta JJ, Powell JH. Technique of wrist arthroscopy. Arthroscopy, 1986, 2(4), 244-52
5 – Knopp W, Neumann K, Muhr G, Hirinchsen K. Arthroscopy of the proximal wrist joint. Indications, technic and clinical results. Unfallchirurg, 1988, 91(1), 22-8
6 – Palmer AK. Triangular fibrocartilage complex lesions : a classification. J Hand Surg [Am], 1989, 14(4), 594-606
7 – Osterman AL. Arthroscopic debridement of triangular fibrocartilage complex tears. Arthroscopy, 1990, 6(2), 120-4
8 – Cooney WP, Dobyns JH, Linscheid RL. Arthroscopy of the wrist. Arthroscopy, 1990, 6(2), 133-40
9 – Bleton R, Alnot JY, Levane JH. Possibilities thérapeutiques de l’arthroscopie dans les poignets douloureux chroniques : à propos de 27 cas pour 55 arthroscopies. Ann Chir Main Memb Super, 1993, 12(5), 313-25
10 – Dautel G, Merle M. tests dynamiques arthroscopiques pour le diagnostic des instabilités scapholunaires. Ann Chir Main Memb Super. 1993, 12(3), 206-9
11 – Fontes D. Les lésions du complexe triangulaire du poignet : mécanisme, diagnostic et conduite à tenir. La Main, 1998, 3, 61-8
12 – Fontes D. traitement arthroscopique des lésions du complexe triangulaire du poignet : à propos de 124 cas. La Main, 1998, 3, 17-22
13 – Fontes D. arthroscopie du poignet dans le traitement des fractures récentes et anciennes du radius distal. In : Monographies de la SOFCOT : fractures du radius distal de l’adulte sous la direction de Y Allieu. Exp. Scientifiques publications, 1998, 195-207
14 – Mathoulin C, Sbihi A, Panciera P. intérêt de l’arthroscopie du poignet dans le traitement des fractures articulaires du ¼ inférieur du radius : à propos de 27 cas. Chir Main. 2001, 20(5), 342-50
15 – Cognet JM, Bonnomet F, Ehlinger M, Dujardin C, Kempf JF, Simon P. Contrôle arthroscopique dans le traitement des fractures articulaires du radius distal : à propos de 16 cas. Rev chir Orthop. 2003, 89, 515-523
16 – Fontes D. L’arthroscopie du poignet. Indications actuelles et résultats. Chir Main. 2004, 23(6), 270-83.
17 – Ehlinger M, Rapp E, Cognet JM, Clavert P, Bonnomet F, Kahn JL, Kempf JF. Transverse radioulnar branch of the dorsal ulnar nerve: anatomic description and arthroscopic implications from 45 cadaveric dissections. Rev Chir Orthop Reparatrice Appar Mot. 2005, 91(3), 208-14
18 – Tindall A, Patel M, Frost A, Parkin I, Shetty A, Compson J. The anatomy of the dorsal cutaneous branch of the ulnar nerve – a safe zone for positioning of the 6R portal in wrist arthroscopy. J Hand Surg [Br]. 2006, 31(2), 203-5.
19 – De Smet L. Pitfalls in wrist arthroscopy. Acta Orthop Belg. 2002, 68, 325-329
20 – Jantea CLFF, Mc Carthy DM, Herndon JH, Horikoshi M, Palmar approaches/portals for arthroscopy of the wrist. Arthroskopie. 1994, 7, 225-231
21 – Slutsky DJ. Arthroscopic repair of dorsal radiocarpal ligament tears. Arthroscopy. 2002, 18(9), E49.
22 – Slutsky DJ. The use of a volar ulnar portal in wrist arthroscopy. Arthroscopy. 2004, 20(2), 158-63.
23 – Slutsky DJ. Clinical applications of volar portals in wrist arthroscopy. Tech Hand Up Extrem Surg. 2004, 8(4), 229-38.
24 – Slutsky DJ. Arthroscopic dorsal radiocarpal ligament repair. Arthroscopy. 2005, 21(12), 1486
25 – Abe Y, Doi K, Hattori Y, Ikeda K, Dhawan V. Arthroscopic assessment of the volar region of the scapholunate interosseous ligament through a volar portal.
J Hand Surg [Am]. 2003, 28(1), 69-73
26 – Chen AC, Hsu KY, Chang CH, Chan YS Arthroscopic suture repair of peripheral tears of triangular fibrocartilage complex using a volar portal. Arthroscopy. 2005, 21(11), 1406.
27 – Adolfsson L, Povlsen B. Arthroscopic findings in wrists with severe post-traumatic pain despite normal standard radiographs. J Hand Surg [Br]. 2004, 29(3), 208-13
28 – Morley J, Bidwell J, Bransby-Zachary M. A comparison of the findings of wrist arthroscopy and magnetic resonance imaging in the investigation of wrist pain. J Hand Surg [Br]. 2001, 26(6), 544-6.
29 – Schadel-Hopfner M, Bohringer G, Gotzen L, Celik I. Traction radiography for the diagnosis of scapholunate ligament tears. J Hand Surg [Br]. 2005, 30(5), 464-7.
30 – Kato H, Nakamura R, Shionoya K, Makino N, Imaeda T. Does high-resolution MR imaging have better accuracy than standard MR imaging for evaluation of the triangular fibrocartilage complex? J Hand Surg [Br]. 2000, 25(5), 487-91.
31 – Johnstone DJ, Thorogood S, Smith WH, Scott TD. A comparaison of magnetic resonance imaging and arthroscopy in the investigation of chronic wrist pain. J Hand Surg [Br], 1997, 22, 6, 714-718
32 – Geissler WB, Haley T. Arthroscopic management of scapholunate instability. Atlas Hand Clin 2001, 6, 253-74
33 – Geissler WB, Freeland AE. Arthroscopic management of intra-articular distal radius fractures. Hand Clin. 1999, 15(3), 455-65
34 – Geissler WB. Intra-articular distal radius fractures: the role of arthroscopy? Hand Clin. 2005, 21(3), 407-16.
35 – Mehta JA, Bain GI, Heptinstall RJ. Anatomical reduction of intra-articular fractures of the distal radius. An arthroscopically-assisted approach. J Bone Joint Surg [Br]. 2000, 82(1), 79-86
36 – Freeland AE, Geissler WB. The arthroscopic management of intra-articular distal radius fractures. Hand Surg. 2000, 5(2), 93-102.
37 – Ruch DS, Vallee J, Poehling GG, Paterson Smith B, Kuzma GR. Arthroscopic reduction versus fluoroscopic reduction in the management of intra-articular distal radius fracture. J arthroscopic related surgery, 2004, 3, 225-230
38 – Schadel-Hopfner M, Junge A, Bohringer G. Scapholunate ligament injury occurring with scaphoid fracture–a rare coincidence? J Hand Surg [Br]. 2005, 30(2), 137-42.
39 – Wong TC, Yip TH, Wu WC Carpal ligament injuries with acute scaphoid fractures – a combined wrist injury. J Hand Surg [Br]. 2005, 30(4), 415-8.
40 – Slade JF, Merrell GA, Geissler WB. Fixation of acute and selected nonunion scaphoid fractures in Wrist Arthrocopy, 2005, Springer
41 – Hirsh L, Sodha S, Bozentka D, Monaghan B, Steinberg D, Beredjiklian PK. Arthroscopic electrothermal collagen shrinkage for symptomatic laxity of the scapholunate interosseous ligament. J Hand Surg [Br]. 2005, 30(6), 643-7
42 – Darlis NA, Weiser RW, Sotereanos DG. Partial scapholunate ligament injuries treated with arthroscopic debridement and thermal shrinkage. J Hand Surg [Am]. 2005, 30(5), 908-14.
43 – Darlis NA, Kaufmann RA, Giannoulis F, Sotereanos DG. Arthroscopic debridement and closed pinning for chronic dynamic scapholunate instability. J Hand Surg [Am]. 2006, 31(3), 418-24.
44 – Park MJ, Ahn JH. Arthroscopically assisted reduction and percutaneous fixation of dorsal perilunate dislocations and fracture-dislocations. Arthroscopy. 2005, 21(9), 1153.
45 – Gupta R, Nelson SD, Baker J, Jones NF, Meals RA. The innervation of the triangular fibrocartilage complex: nitric acid maceration rediscovered. Plast Reconstr Surg. 2001, 107, 135-9.
46 – Nakamura T, Yabe Y. Histological anatomy of the triangular fibrocartilage complex of the human wrist. Ann Anat. 2000, 182(6), 567-72.
47 – Haugstvedt JR, Husby T. Results of repair of peripheral tears in the triangular fibrocartilage complex using an arthroscopic suture technique. Scand J Plast Reconstr Surg Hand Surg. 1999, 33(4), 439-47.
48 – Ruch DR, Ritter MR. Repair of peripheral triangular fibrocartilage complex tears. Atlas Hand Clinic 2001, 6, 211-219
49 – Geissler WB, Short WH. Repair of peripheral radial TFCC tears. in Wrist Arthrocopy, 2005, Springer
50 – Minami A, Ishikawa J, Suenaga N, Kasashima T. Clinical results of treatment of triangular fibrocartilage complex tears by arthroscopic debridement. J Hand Surg [Am]. 1996, 21(3), 406-11.
51 – Chidgey L. The distal radio-ulnar joint : problems and solutions. J Am Acad Orthop Surg. 1995, 3, 95-109
52 – Tomaino MM, Weiser RW. Combined arthroscopic TFCC debridement and wafer resection of the distal ulna in wrists with triangular fibrocartilage complex tears and positive ulnar variance. J Hand Surg [Am]. 2001, 26(6), 1047-52.
53 – Tomaino MM. Results of the wafer procedure for ulnar impaction syndrome in the ulnar negative and neutral wrist.
J Hand Surg [Br]. 1999, 24(6), 671-5.
54 – Nagle DJ, Bernstein MA. Laser-assisted arthroscopic ulnar shortening.
Arthroscopy. 2002, 18(9), 1046-51.
55 – Stanley JK. Degenerative arthritis of the wrist. Current Orthopaedics. 1999, 13, 290-296.
56 – Watson HK, Ballet FL. The SLAC wrist: scapholunate advanced collapse pattern of degenerative arthritis. J Hand Surg [Am]. 1984, 9(3), 358-65
57 – Nakamura T, Cooney WP 3rd, Lui WH, Haugstvedt JR, Zhao KD, Berglund L, An KN. Radial styloidectomy: a biomechanical study on stability of the wrist joint. J Hand Surg [Am]. 2001, 26(1), 85-93.
.
58 – Osterman AL, Raphael J. Arthroscopic resection of dorsal ganglion of the wrist. Hand Clin. 1995, 11(1), 7-12.
59 – Mathoulin C, Hoyos A, Pelaez J. Arthroscopic resection of wrist ganglia. Hand Surg. 2004, 9(2), 159-64.
60 – Mathoulin C, Levadoux M, Martinache X. Intérêt thérapeutique de l’arthroscopie du poignet : à propos de 1000 cas. E-mémoires de l’Académie Nationale de Chirurgie. 2005, 4(3), 42-57
61 – Luchetti R, Badia A, Alfarano M, Orbay J, Indriago I, Mustapha B. Arthroscopic resection of dorsal wrist ganglia and treatment of recurrences. J Hand Surg [Br]. 2000, 25(1), 38-40.
62 – Ho PC, Lo WN, Hung LK. Arthroscopic resection of volar ganglion of the wrist: A new technique. Arthroscopy. 2003, 19(2), 218-21.
63 – Ashwood N, Bain GI. Arthroscopically assisted treatment of intraosseous ganglions of the lunate: a new technique. J Hand Surg [Am]. 2003, 28(1), 62-8.
64 – Rizzo M, Berger RA, Steinmann SP, Bishop AT. Arthroscopic resection in the management of dorsal wrist ganglions: results with a minimum 2-year follow-up period. J Hand Surg [Am]. 2004, 29(1), 59-62.
CENTRE URGENCE MAIN de REIMS (affilié F.E.SU.M) :
Tel 03 26 47 55 54 (24 H / 24)
1 Rue Jules Méline,
51430 Bezannes
Catégories disponibles
La chirurgie de la main


.jpg)
.jpg)
.jpg)